Themen
Themen
Der Bundesverband Geriatrie ist ein bundesweit tätiger Spitzenverband und politische Interessenvertretung der Leistungserbringer in der Geriatrie. Deshalb setzt er mit seiner Verbandsarbeit Impulse für die hochwertige geriatriespezifische Versorgung und deren auskömmliche Finanzierung:
Dazu gehören Angebote wie die unabhängige zentrale Datenbank Gemidas Pro®. Sie bildet Leistungen und Ergebnisse in der geriatriespezifischen Versorgung repräsentativ ab und beinhaltet über eine Million Datensätze. Im Jahr 2005 hat der Bundesverband Geriatrie mit der Entwicklung und Konzipierung von ZERCUR GERIATRIE® begonnen. Diese speziellen Fort- und Weiterbildungen für die Altersmedizin vermitteln fachspezifisches Wissen für die einzelnen Professionen. Die Datenbank für geriatrische Vergütungssätze, das Transparenzregister, ist seit 2022 im Aufbau. Damit will der Verband nicht nur dazu beitragen, seine Mitglieder bei Verhandlungen und Schiedsstellenverfahren zu unterstützen, sondern auch die aktuelle wirtschaftliche Situation der Geriatrien abbilden.
Der Geriatrische Versorgungsbund ist ein Konzeptansatz zur Vernetzung verschiedener Versorgungsebene. Als Netzwerk konzipiert, versucht diese Struktur Nachteile des sektoral gegliederten deutschen Gesundheitssystems auszugleichen. Angepasst an die Entwicklung der Geriatrie gibt der Verband zudem in regelmäßigen Abständen konkrete Personalkennzahlen als Empfehlungen für die personelle Ausstattung einer geriatrischen Einrichtung heraus und unterstützt mit Informationen beim Entlassmanagement in Krankenhaus und Rehabilitation. Schließlich beteiligt sich der Verband durch seine DRG-Fachgruppe an der Mitgestaltung des G-DRG-Systems sowie die Unterstützung der Mitglieder bei Abrechnungsfragen. Die Aktivierend-therapeutische Pflege in der Geriatrie (ATP-G) ist ein Kernelement des geriatrischen Behandlungskonzeptes und daher ebenfalls ein wichtiges Aufgabenfeld des Verbandes.
Geriatrischer Versorgungsverbund
Der Bundesverband Geriatrie e.V. hat das Konzept des "Geriatrischen Versorgungsverbundes" entwickelt. Dieses soll als Grundlage für die Weiterentwicklung einzelner Versorgungsstrukturen dienen. Inhaltlich wurden die Vorteile eines "Zentrums" mit den Vorzügen eines "Versorgungsnetzwerkes" kombiniert. Der Ansatz lässt Raum zur regional individuellen Ausgestaltung.
Aufgrund ihrer altersbedingten Multimorbidität, Vulnerabilität sowie häufiger Behinderungen benötigen ältere Menschen im Fall von Krankheit und/oder Pflegebedürftigkeit ein auf ihre Bedürfnisse angepasstes Angebot. Dieses muss zwingend folgende Elemente in einem abgestuften Konzept enthalten:
- Screening
Ein geriatrischer Patient muss als solcher identifiziert und in Abhängigkeit vom Screening-Ergebnis an die fachspezifische Behandlungsstruktur des Versorgungsverbundes weitergeleitet werden.
- Multidimensionales Assessment
Statuserhebung, um die Versorgungsoptionen fachlich-individuell an den Behandlungsbedarf beziehungsweise das Rehabilitationspotenzial des Patienten anzupassen.
Zudem müssen die individualisierten Versorgungsangebote zum Zeitpunkt des jeweiligen Bedarfs kurzfristig verfügbar sein. Die resultierende Anforderung, Leistungsangebote zu vernetzen (Care-Management) und Patienten koordiniert zur Verfügung zu stellen (geriatrisches Case-Management) soll im geriatrischen Versorgungsverbund praxisgerecht realisiert werden. Das geriatrische Case-Management umfasst dabei Leistungen, die als Reaktion beziehungsweise Adaption auf gesundheitliche Veränderungen der Patienten anzuwenden sind.
Wie die folgende Abbildung verdeutlicht, umfasst der Geriatrische Versorgungsverbund ein Geriatrisches Zentrum sowie die mit der umfassenden Versorgung älterer Patienten inhaltlich befassten Institutionen und Einrichtungen.
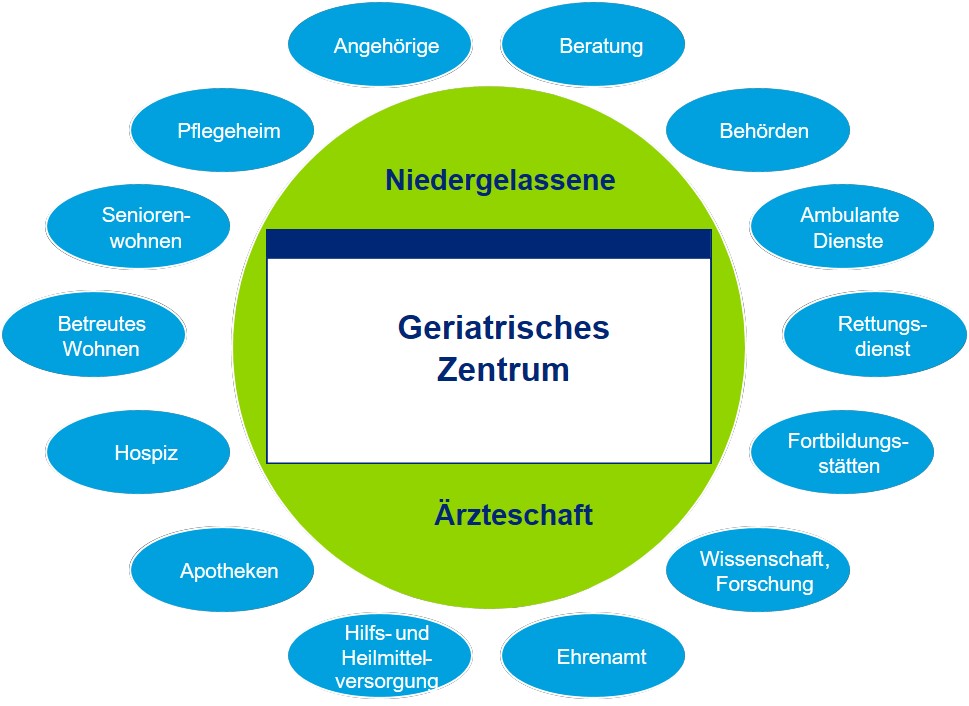
Mit dem Geriatrischen Versorgungsverbund wird eine qualitativ hochwertige Versorgung für geriatrische Patienten angeboten. Gleichzeitig gleicht die Netzwerkstruktur Nachteile des sektoral gegliederten deutschen Gesundheitssystems aus und ist dabei so modular aufgebaut, dass sie trotz Unterschieden in den einzelnen Ländern als Rahmenkonzept dienen kann.
Entlassmanagement Krankenhaus
Der Rahmenvertrag zum Entlassmanagement in Krankenhäusern ist zum 1. Oktober 2017 verbindlich geworden. Im Fokus dieses verbindlichen Rahmenvertrags zwischen dem GKV-Spitzenverband, der Kassenärztlichen Bundesvereinigung (KBV) und der Deutschen Krankenhausgesellschaft e. V. (DKG) stehen die Bedürfnisse des Patienten. Somit sind Krankenhäuser verpflichtet, für Patienten nach voll- oder teilstationärem Aufenthalt oder nach Erhalt stationsäquivalenter Leistungen ein Entlassmanagement zu organisieren.
Bei Bedarf können Krankenhäuser Arznei-, Verbands-, Heil- und Hilfsmittel sowie häusliche Krankenpflege und Soziotherapie für bis zu sieben Tage verordnen. Das Verordnungsrecht ist auf das Entlassmanagement begrenzt. Den Patienten muss bei Entlassung aus dem Krankenhaus ein Entlassbrief ausgehändigt werden. Ziel des Entlassmanagements ist es, Patienten eine lückenlose medizinische beziehungsweise pflegerische Anschlussversorgung zu sichern. Nachfolgend finden Sie weitere Informationen zum Rahmenvertag, Formulare zu Umsetzungshinweisen sowie zum Verordnungswesen im Entlassmanagement der KBV sowie der DKG.
Rechtsgrundlagen
Rahmenvertrag Entlassmanagement nach Krankenhausbehandlung,
![]() Rahmenvertrag Entlassmanagement Krankenhaus Lesefassung
Rahmenvertrag Entlassmanagement Krankenhaus Lesefassung
![]() Rahmenvertrag Entlassmanagement Krankenhaus Anlage 1a
Rahmenvertrag Entlassmanagement Krankenhaus Anlage 1a
![]() Rahmenvertrag Entlassmanagement Krankenhaus Anlage 1b
Rahmenvertrag Entlassmanagement Krankenhaus Anlage 1b
![]() Rahmenvertrag Entlassmanagment Krankenhaus Anlage 2
Rahmenvertrag Entlassmanagment Krankenhaus Anlage 2
![]() Rahmenvertrag Entlassmanagement Krankenhaus Anlage 3a
Rahmenvertrag Entlassmanagement Krankenhaus Anlage 3a
![]() Rahmenvertrag Entlassmanagement Krankenhaus Anlage 3b
Rahmenvertrag Entlassmanagement Krankenhaus Anlage 3b
![]() Rahmenvertrag Entlassmanagment Krankenhaus Umsetzungshinweise
Rahmenvertrag Entlassmanagment Krankenhaus Umsetzungshinweise
Entlassmanagement Rehabilitation
Nach einem lang währenden Verhandlungs- und Abstimmungsprozess zwischen dem GKV-Spitzenverband, der Kassenärztlichen Bundesvereinigung (KBV) und den elf für die Erbringung von Leistungen zur medizinischen Rehabilitation maßgeblichen Verbänden auf Bundesebene (Reha-Leistungserbringerverbände*) haben sich die Vertragspartner am 15. Januar 2019 vor dem erweiterten Bundesschiedsamt über einen Rahmenvertrag zum Entlassmanagement von stationären medizinischen Rehabilitationseinrichtungen geeinigt. Der Rahmenvertrag Entlassmanagement-Reha ist am 1. Februar 2019 in Kraft getreten.
Bestandteile des im Rahmenvertrag geregelten Entlassmanagements sind insbesondere die Feststellung und Dokumentation des medizinischen Versorgungsbedarfs, der im Anschluss an die Rehabilitation besteht, sowie die Einleitung der medizinischen und pflegerischen Anschlussversorgung, sofern ein solcher Versorgungsbedarf festgestellt wurde. Dazu haben die Rehabilitationseinrichtungen Hilfestellungen und Beratungen bei der Beantragung von Leistungen der Kranken- und/oder Pflegekasse beziehungsweise bei der Kontaktanbahnung zur Selbsthilfe zu erbringen.
Darüber hinaus regelt der Rahmenvertrag das zukünftige Verordnungsrecht. Die Rehabilitationseinrichtungen dürfen danach für einen Zeitraum von bis zu sieben Tagen Arznei- und Verbandsmittel, Heil- und Hilfsmittel, häusliche Krankenpflege, Soziotherapie sowie Krankenhausbehandlung verordnen. Ferner dürfen die Rehabilitationseinrichtungen die Arbeitsunfähigkeit feststellen. Die Rehaeinrichtungen haben sechs Monate Zeit, bis sie alle Regelungen des Rahmenvertrages umsetzen müssen. Ziel des Entlassmanagements ist es, Rehabilitanden eine lückenlose medizinische beziehungsweise pflegerische Anschlussversorgung zu sichern. Nachfolgend finden Sie weitere Informationen sowohl zum Rahmenvertag Entlassmanagment-Reha als auch zu den Umsetzungshinweisen der Reha-Leistungserbringerverbände.
Rechtsgrundlagen
Rahmenvertrag zum Entlassmanagement von stationären medizinischen Rehabilitationseinrichtungen
![]() Rahmenvertrag Entlassmangement-Reha
Rahmenvertrag Entlassmangement-Reha
![]() Rahmenvertrag Entlassmanagement-Reha Anlage 1a
Rahmenvertrag Entlassmanagement-Reha Anlage 1a
![]() Rahmenvertrag Entlassmanagement-Reha Anlage 1b
Rahmenvertrag Entlassmanagement-Reha Anlage 1b
![]() Rahmenvertrag Entlassmanagement-Reha Technische Anlage 2
Rahmenvertrag Entlassmanagement-Reha Technische Anlage 2
![]() Rahmenvertrag Entlassmanagement-Reha Umsetzungshinweise
Rahmenvertrag Entlassmanagement-Reha Umsetzungshinweise
Gemidas® Pro - Qualitätssicherung in der Geriatrie
Gemidas Pro® - Qualitätssicherung in der Geriatrie

Im Mittelpunkt stehen dabei die Grunddaten und Merkmale der geriatrischen Patienten sowie die Parameter des Behandlungsverlaufs und des Behandlungsergebnisses. Diese werden für die teilnehmenden geriatriespezifischen Einrichtungen analysiert und zudem im Sinne der Qualitätsförderung und -sicherung bundesweit klinikübergreifend verglichen. Bereits 2007 stand die Desktopvariante Gemidas® Pro zur Verfügung.
DRG-Fachgruppe
Die DRG-Fachgruppe wird gemeinsam vom Bundesverband Geriatrie, der Deutschen Gesellschaft für Geriatrie e.V. (DGG) und der Deutschen Gesellschaft für Gerontologie und Geriatrie e.V. (DGGG) getragen.
Ziel der Träger der DRG-Fachgruppe ist es, die weitere Ausgestaltung des G-DRG-Systems mit Blick auf die geriatrischen Einrichtungen in Deutschland zu begleiten, um eine qualitätsgesicherte Versorgung der Patienten sicher zu stellen. Vor diesem Hintergrund soll die DRG-Fachgruppe die Vorstände und Präsidien der Träger zu Fragen des G-DRG-Systems beraten. Dabei soll sie auf die Bündelung der Interessen im Bereich der Weiterentwicklung des G-DRG-Systems einschließlich der zu Grunde liegenden Klassifikationssysteme (ICD-10-GM, OPS) einwirken, die Träger bei der Vertretung ihrer Anliegen gegenüber den weiteren Beteiligten im Gesundheitssystem unterstützen. Zudem werden Kenntnisse und das Wissen über das DRG-System bei den Mitgliedern der Träger gefördert und vertreten.
Folgende Aufgaben werden von der DRG-Fachgruppe wahrgenommen:
- Sie berät die Träger zu allen Fragen im Zusammenhang mit dem DRG-System, beziehungsweise seiner Weiterentwicklung.
- Sie wirkt dabei auf die Bündelung der Interessen der Träger hin.
- Sie betreut in Absprache mit den Trägern das Vorschlagsverfahren zur jährlichen Anpassung des DRG-Systems.
- Die Projektgruppe unterstützt beziehungsweise vertritt – nach Absprache – die Träger bei der Wahrnehmung der Interessen der Geriatrie im Bereich der DRG-Thematik gegenüber den weiteren Beteiligten im Gesundheitswesen.
- Sie fördert und vertieft die Kenntnisse und das Wissen über das DRG-System in der Mitgliedschaft der Träger.
Die DRG-Fachgruppe besteht aus folgenden Mitgliedern:
|
Jessica Kappes - Sprecherin |
Bereichsleitung Finanzierung in der Geschäftsstelle des Bundesverbands Geriatrie e.V. Tel.: 030 / 3398876 - 26 |
|
Konstantin Hatzopoulos |
Arzt im Bereich Medizincontrolling Tel.: 030 / 4594 - 1750 |
|
Dr. med. Anja Kwetkat |
Chefärztin Klinik für Geriatrie und Palliativmedizin Tel.: 0541 / 405 - 7201 |
|
Dr. rer. medic. Mark Lönnies |
Geschäftsführer Tel.: 02541 / 89 - 14040 |
| Dr. med. Saskia Otte |
Chefärztin Klinik für Geriatrie und Physikalische Medizin Evangelisches Amalie Sieveking Krankenhaus Haselkamp 33 22359 Hamburg Tel.: 040 / 64411-7517 |
|
PD Dr. med. Sandra Schütze |
Chefärztin Medizinisch-Geriatrische Klinik Markus Krankenhaus Wilhelm-Epstein-Straße 4 60431 Frankfurt am Main Tel.: 0911 / 9533 - 5311 |
Um einen direkten Informationsfluss zwischen den Gesellschaften, die die Projektgruppe tragen, und der DRG-Fachgruppe sicher zu stellen, nimmt jeweils ein Vertreter aus dem Vorstand beziehungsweise dem Präsidium der Gesellschaften an den Sitzungen der Projektgruppe teil.
Für die DGGG nehmen Dr. med. Anja Kwetkat (Chefärztin Klinik für Geriatrie und Palliativmedizin am Klinikum Osnabrück), für die DGG PD Dr. med. Sandra Schütze (Chefärztin Medizinisch-Geriatrische Klinik am Agaplesion Markus Krankenhaus Frankfurt/Main) und für den Bundesverband Geriatrie Dr. Mark Lönnies als Kontaktpersonen an den Sitzungen teil.
Kontakt
Anregungen und Rückfragen zur Arbeit der DRG-Fachgruppe können Sie an folgende E-Mail Adresse richten:
